Hemoroizi - o boală asociată cu inflamația varicoasă și umflarea venelor rectului din anus. Zonele afectate ies în afară, pot forma noduri mari (denivelări) care interferează cu promovarea și ieșirea fecalelor. Boala afectează bărbați și femei, este periculoasă pentru ruperea venelor, adăugarea unei infecții secundare.
Clasificarea hemoroizilor
În funcție de localizarea locului patologic, se disting 2 tipuri de boală:
- Exterior. Venele de la anus, care sunt acoperite cu piele, devin inflamate. Din acest motiv, este mai dificil să deteriorați zonele afectate, acestea au o „protecție" mai puternică. Disconfortul în timpul defecării este mai mic, dar adesea se creează frecare neplăcută din lenjerie. Complicațiile hemoroizilor externi apar mai rar, este mai ușor de tratat.
- Interior. Venele afectate sunt situate în rect deasupra anusului, ceea ce face dificilă determinarea stadiului incipient al bolii. Vasele sunt acoperite cu un epiteliu subțire, prin urmare sunt mai vulnerabile la deteriorarea mecanică. Forma internă a bolii devine adesea cronică, este mai periculoasă cu complicații, este mai dificil de tratat.
În funcție de severitatea cursului, hemoroizii interni sunt împărțiți în 3 grade (etape):
- Inițial (1). Nodurile ies în afară, sângerează, dar nu cad.
- Moderat (2). Cu tensiune musculară (în timpul defecației, exercițiilor fizice), venele umflate ies din anus. Când totul se relaxează, se întorc.
- Grele (3). Nodurile cad, chiar și atunci când nu există tensiune musculară, nu se retrag.
Simptome
Principalele semne ale hemoroizilor sunt sângerarea din anus, durerea cu tensiune în mușchii rectului. Imaginea completă depinde de stadiul bolii. Dacă apar noduri (secțiuni umflate separate ale venelor), acestea arată ca niște umflături de culoare roz închis sau violet (rar aproape negru), sunt ușor de palpabil și se simt dense. Nuanța depinde de umplerea vaselor: dacă s-au format cheaguri de sânge, sângele s-a colectat și nu poate ieși, nodurile vor fi întunecate.
hemoroizi interni
În primele zile și săptămâni, boala aproape că nu se manifestă. Începe cu edem, care nu se simte dacă nu începeți să sondați rectul din interior. Nu există receptori de durere în acea parte, așa că o persoană nu experimentează disconfort, chiar și în timpul procesului de defecare.
Într-un stadiu incipient al hemoroizilor, puteți afla despre existența acestuia doar prin picături de sânge care apar după eliberarea fecalelor mari și dure. Din cauza edemului, pereții rectului îngustează lumenul, mucoasa este mai deteriorată în timpul constipației. Important - în cazul hemoroizilor, aproape fiecare mișcare intestinală va face să apară o cantitate mică de sânge.
Vor urma și alte simptome:
- Durere în timpul mișcărilor intestinale. Umflarea severă va provoca spasme musculare, astfel încât chiar și fecalele moi vor provoca disconfort.
- Arsură, mâncărime. Din cauza inflamației la nivelul rectului, se formează mult mucus, care irită țesuturile.
- Sânge. Apare în număr mare atunci când se formează noduri. Important: cu hemoroizi, este roșu aprins - nu închis.
- drop noduri. Apar în ultimele stadii ale hemoroizilor. În primul rând, ei sunt atrași înapoi, apoi trebuie „împinși" cu un deget.
Exterior
Venele externe sunt acoperite cu piele, care are mulți receptori pentru durere. Deja într-un stadiu incipient al hemoroizilor, o persoană va experimenta disconfort dacă vasele sunt umflate. Durerea apare în timpul defecării și la ștergerea anusului și la contactul strâns al lenjeriei cu pielea. Dacă inflamația este severă sau se formează un cheag de sânge în venă, se formează o umflătură mare. Este ușor să bâjbâi, atingerea provoacă durere.
Pielea cu hemoroizi externi devine sensibilă, adesea se adună în pliuri din cauza umflăturilor. Procesul de curățare a anusului după defecare este dificil, astfel încât riscul de infecții secundare crește. Sângele apare atunci dacă hemoroizii sunt deteriorați, dar va fi mai puțin decât cu formarea de conuri interne.
Cauze
Boala este asociată cu afectarea fluxului sanguin în venele rectului, care este adesea cauzată de congestia organelor pelvine. Din cauza acestora crește presiunea în vene, care se umflă și ies în afară. La majoritatea oamenilor, acest lucru se întâmplă din cauza stilului de viață și alimentației necorespunzătoare, dar medicii nu exclud influența eredității, anomaliile vasculare genetice și creșterea coagulării sângelui.
Motive posibile pentru care apar hemoroizi:
- Constipație frecventă - duce la tensiunea venelor anusului, deteriorarea mucoasei în timpul promovării fecalelor solide.
- Diaree - acută și cronică.
- Sarcina - provoacă umflare, provoacă presiune din uterul în creștere pe rect.
- Fluctuațiile hormonale - provoacă atonia mușchilor organelor pelvine.
- Oncologia intestinului (mai des - colonul).
- Operații amânate pe rect, mai rar - pe organele pelvine.
- Leziuni ale măduvei spinării, curbura coloanei vertebrale, leziuni ale spatelui inferior, sacrului, coccisului.
Factori de risc suplimentari:
- Stilul de viață sedentar – provoacă stagnarea sângelui în pelvis.
- O dietă săracă în calorii, cu deficit de fibre provoacă constipație.
- Ridicarea greutăților provoacă tensiune musculară.
Diagnosticare
Medicul examinează istoricul medical și pune întrebări clarificatoare pentru a exclude alte cauze de sângerare din anus. Hemoroizii sunt similari ca simptome cu tumorile din tractul digestiv, polipii, fisurile anale, prolapsul mucoasei.
După ce medicul efectuează un examen rectal, simțind partea inferioară a rectului cu un deget. Într-un stadiu incipient al hemoroizilor interni, acest lucru poate să nu dea rezultate, iar într-o etapă ulterioară, procedura va fi amânată dacă umflarea este foarte severă și atingerea pacientului provoacă durere acută. Pentru a clarifica diagnosticul și o examinare mai detaliată a anusului, examinările sunt efectuate de un chirurg sau un gastroenterolog.
Se aplică următoarele metode:
- Anoscopia. Inspecția unei secțiuni a rectului de până la 10 cm lungime de anus. Procedura este nedureroasă, dar unor pacienți li se administrează anestezie locală (gel, spray).
- Sigmoidoscopie, colonoscopie. Un tub este introdus în colonul pacientului pentru a exclude alte cauze de sângerare (tumori) și leziuni suspectate în porțiunile superioare.
- RMN. Tomografia se face dacă nu este posibil să se facă un diagnostic precis pe baza altor proceduri.
Cercetare de laborator
Analizele de sânge sunt rar prescrise, depinde de tabloul clinic al bolii. Acest lucru este necesar dacă a apărut o infecție secundară pentru a determina agentul patogen. Ei fac și o analiză în situațiile în care sângerarea din rect este abundentă pentru a vedea nivelul hemoglobinei, numărul și activitatea globulelor roșii. Diagnosticul principal nu necesită proceduri de laborator.
Tratament
Dacă nu există simptome ale bolii, nu este necesară o terapie specială. Medicul vă va sfătui să vă schimbați stilul de viață și alimentația pentru ca hemoroizii să nu se dezvolte, scaunul să devină mai moale și să nu rănească mucoasa inflamată sau umflată. Pacientului i se va oferi să se miște mai mult, să facă gimnastică care vizează antrenarea mușchilor „presei inferioare" și a pelvisului mic.
Modul de tratare a hemoroizilor, care provoacă disconfort, este determinat de medic, având în vedere stadiul bolii. În stadiile incipiente, este într-adevăr posibil să te descurci doar cu medicamente. Dacă există mulți ganglioni, sunt trombozați și nu se retrag singuri, poate fi necesară o intervenție chirurgicală. În orice situație după pacientul trebuie să urmeze recomandările de dietă și stil de viață, deoarece 50% din cazuri recidivează. O excepție este intervenția chirurgicală: după aceasta, hemoroizii repeți apar doar la 5% dintre pacienți.
Dietă
Sarcinile nutriției sunt de a salva o persoană de constipație, de a preveni dezvoltarea inflamației. In alimentatie se introduc surse de fibre: legume, ierburi, fructe proaspete. Cerealele sunt manipulate cu grijă, în special orezul - pot face scaunul gros. În plus, ei beau mai multă apă caldă pură: nu permite sinterizarea fecalelor, de asemenea, accelerează procesul de curățare a intestinelor. Carbohidrații simpli și zahărul trebuie aruncate pentru a nu provoca inflamații.
Terapie medicală
- Laxative. Preparate care înmoaie scaunul și ameliorează constipația, previn noi leziuni ale mucoasei. Se beau cu grijă pentru a nu provoca pierderea tonusului muscular intestinal și diaree.
- Lumanari cu anestezic. Ameliorează durerea de la hemoroizii interni.
- Vasoconstrictor. Aceasta este, de asemenea, o terapie locală care reduce umflarea.
- Anticoagulante. Opriți sângerarea.
- Preparate hormonale. Sunt utilizate local (injecții) pentru inflamații severe.
Intervenție chirurgicală
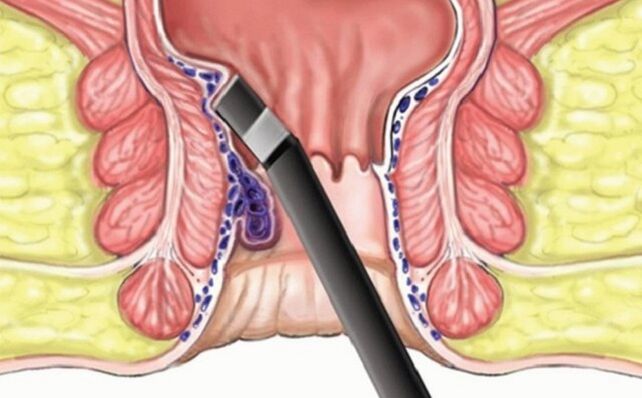
În ultima etapă, hemoroizii necesită o intervenție chirurgicală:
- Ligare. Un instrument este introdus în anus, care aruncă un inel de latex peste nod și îl strânge. Zona afectată dispare după 3-4 zile.
- Operatie cu laser. Procedura cu traume minime este aproape nedureroasă, dar există o mulțime de contraindicații.
- Hemoroidectomia clasică. Nodurile sunt îndepărtate cu un bisturiu sau un aparat special, care apoi „coase" marginile mucoasei. Dacă este necesar, medicul îndepărtează cheagurile de sânge în acest proces.
Medicină alternativă
Etapa inițială a hemoroizilor externi implică terapia simptomatică:
- Băi calde. Sunt facute cu galbenele, musetel, salvie. Aceste plante ameliorează inflamația, spasmele musculare. Ei stau în băi timp de 20 de minute de până la 2-3 ori pe zi.
- Comprese. Cu cartofi cruzi rasi, suc de aloe, decoct de musetel, ulei de catina. Se lasă pe tifon 30-60 de minute.
Prevenirea
Pentru a evita întrebarea cum să vindeci hemoroizii, urmați reguli simple:
- Mișcă-te mai mult. Când ești sedentar, trezește-te la fiecare 1-2 ore timp de 5-10 minute. Plimbați-vă în aer curat, alegeți scările în loc de lift, capacitatea de a merge câțiva metri pe jos și nu conduceți o mașină.
- Urmăriți-vă dieta. Mâncați mai multe alimente vegetale, păstrați echilibrul apei, nu abuzați de pâine și carbohidrați complecși - cereale, paste.























